स्तन/ ब्रैस्ट कैंसर क्या है?
- स्तन/ ब्रैस्ट कैंसर तब होता है जब स्तन/ ब्रैस्ट में असामान्य उत्परिवर्तन और कोशिकाओं /कैंसर सेल्स की अनियंत्रित वृद्धि होती है, जिससे ट्यूमर का निर्माण होता है।
- इन कैंसर कोशिकाओं /कैंसर सेल्स में स्तन/ ब्रैस्ट के आस-पास के ऊतकों पर आक्रमण करने की क्षमता होती है और, कुछ मामलों में, शरीर के अन्य भागों में फैल सकती है, जिससे नए ट्यूमर बन सकते हैं। इस प्रक्रिया को मेटास्टेसिस के रूप में जाना जाता है।
स्तन/ ब्रैस्ट कैंसर की महामारी विज्ञान
- महिला स्तन/ ब्रैस्ट कैंसर अब दुनिया भर में सबसे अधिक पाए जाने वाले कैंसर के रूप में फेफड़ों के कैंसर से भी आगे निकल गया है।
- यह बीमारी दुनिया भर में कैंसर से होने वाली मृत्यु का पांचवां प्रमुख कारण है, 2020 में 685,000 मौतें हुईं।
- अनुमानित 2.3 मिलियन नए मामले बताते हैं कि, 2020 में संकेत किआ गया हैं के प्रत्येक 8 कैंसर में से 1 स्तन/ ब्रैस्ट कैंसर है।
स्तन/ ब्रैस्ट कैंसर के जोखिम कारक
स्तन/ ब्रैस्ट कैंसर का जोखिम कई कारणों के मिलान से होता है। हमारे जोखिम को प्रभावित करने वाले मुख्य कारणों में एक अधिक उम्र का महिला होना।
जोखिम कारक जिन्हें आप बदल सकते हैं (परिवर्तनीय)
1.शारीरिक निष्क्रियता: जो महिलाएं शारीरिक रूप से सक्रिय नहीं हैं उनमें स्तन/ ब्रैस्ट कैंसर होने का खतरा अधिक होता है।
2.रजोनिवृत्ति/ मीनोपॉज के बाद अधिक वजन या मोटापा: अधिक वजन वाली या मोटापे से ग्रस्त वृद्ध महिलाओं को स्वस्थ वजन बनाए रखने वाली महिलाओं की तुलना में स्तन/ ब्रैस्ट कैंसर का अधिक खतरा होता है।
3.हार्मोन का उपयोग: कुछ हार्मोन रिप्लेसमेंट थेरेपी, विशेष रूप से एस्ट्रोजन और प्रोजेस्टेरोन दोनों युक्त, जब रजोनिवृत्ति/ मीनोपॉज के दौरान पांच साल से अधिक समय तक ली जाती हैं, तो स्तन/ ब्रैस्ट कैंसर का खतरा बढ़ सकता है।इसके अतिरिक्त, कुछ मौखिक/ ओरल गर्भ निरोधकों/ ओरल कंट्रासेप्टिव को स्तन/ ब्रैस्ट कैंसर के बढ़ते खतरे से जोड़ा गया है।
4.प्रजनन इतिहास/ रिप्रोडक्टिव हिस्ट्री: 30 वर्ष की आयु के बाद पहली गर्भावस्था में देरी करना, स्तनपान/ ब्रैस्ट फीडिंग न कराना और कभी भी पूर्ण अवधि की गर्भावस्था न होने से स्तन/ ब्रैस्ट कैंसर का खतरा बढ़ सकता है।
5.शराब का सेवन: महिलाओं में अधिक शराब के सेवन से स्तन/ ब्रैस्ट कैंसर का खतरा बढ़ जाता है।
6.अन्य कारक: धूम्रपान, कैंसर पैदा करने वाले रसायनों के संपर्क में आना, और रात की पाली में काम करने के कारण हार्मोन के स्तर में व्यवधान उन अतिरिक्त कारणों में से हैं जो स्तन/ ब्रैस्ट कैंसर के बढ़ते जोखिम में योगदान कर सकते हैं।
जोखिम कारक जिन्हें आप बदल नहीं सकते (अपरिवर्तनीय)
1.बढ़ती उम्र: स्तन/ ब्रैस्ट कैंसर का खतरा उम्र के साथ बढ़ता है, लगभग 80% निदान 50 से अधिक उम्र की महिलाओं में होते हैं।
2.आनुवंशिक उत्परिवर्तन/ जेनेटिक म्युटेशन : बीआरसीए1 और बीआरसीए2 जैसे जीन में वंशानुगत उत्परिवर्तन स्तन/ ब्रैस्ट और डिम्बग्रंथि/ ओवेरियन कैंसर दोनों के खतरे को बढ़ाते हैं।
3.प्रजनन इतिहास: मासिक धर्म /मेनार्ची की जल्दी शुरुआत (12 वर्ष की आयु से पहले) और रजोनिवृत्ति/ मीनोपॉज की देर से शुरुआत (55 वर्ष की आयु के बाद) महिलाओं को लंबे समय तक हार्मोन के संपर्क में रखती है, जिससे स्तन/ ब्रैस्ट कैंसर का खतरा बढ़ जाता है।
4.घने स्तन/ डेन्स ब्रैस्ट : घने स्तन/ ब्रैस्ट वाली महिलाओं, जिनमें वसायुक्त टिश्यू की तुलना में अधिक संयोजी टिश्यू होते हैं, उन्हें मैमोग्राम पर ट्यूमर का पता लगाने में कठिनाई हो सकती है, जिससे स्तन/ ब्रैस्ट कैंसर का खतरा बढ़ जाता है।
5.पिछली स्तन/ ब्रैस्ट स्थितियाँ/ प्रीवियस ब्रैस्ट कंडीशन : पहले का स्तन/ ब्रैस्ट कैंसर, या एटिपिकल डक्टल हाइपरप्लासिया स्तन/ ब्रैस्ट कैंसर के विकास के जोखिम को बढ़ा सकता है।
6.पारिवारिक इतिहास: पहले दर्जे के रिश्तेदार (मां, बहन, बेटी) को स्तन/ ब्रैस्ट या डिम्बग्रंथि कैंसर, या परिवार के कई सदस्यों को ये कैंसर होने से महिला में इसका खतरा बढ़ जाता है। स्तन/ ब्रैस्ट कैंसर से पीड़ित प्रथम श्रेणी के पुरुष रिश्तेदार में भी जोखिम बढ़ जाता है।
7.विकिरण/ रेडिएशन एक्सपोजर: कम उम्र में छाती पर रेडियोथेरेपी स्तन/ ब्रैस्ट कैंसर के खतरे को बढ़ा देती है।
स्तन/ ब्रैस्ट कैंसर के लक्षण
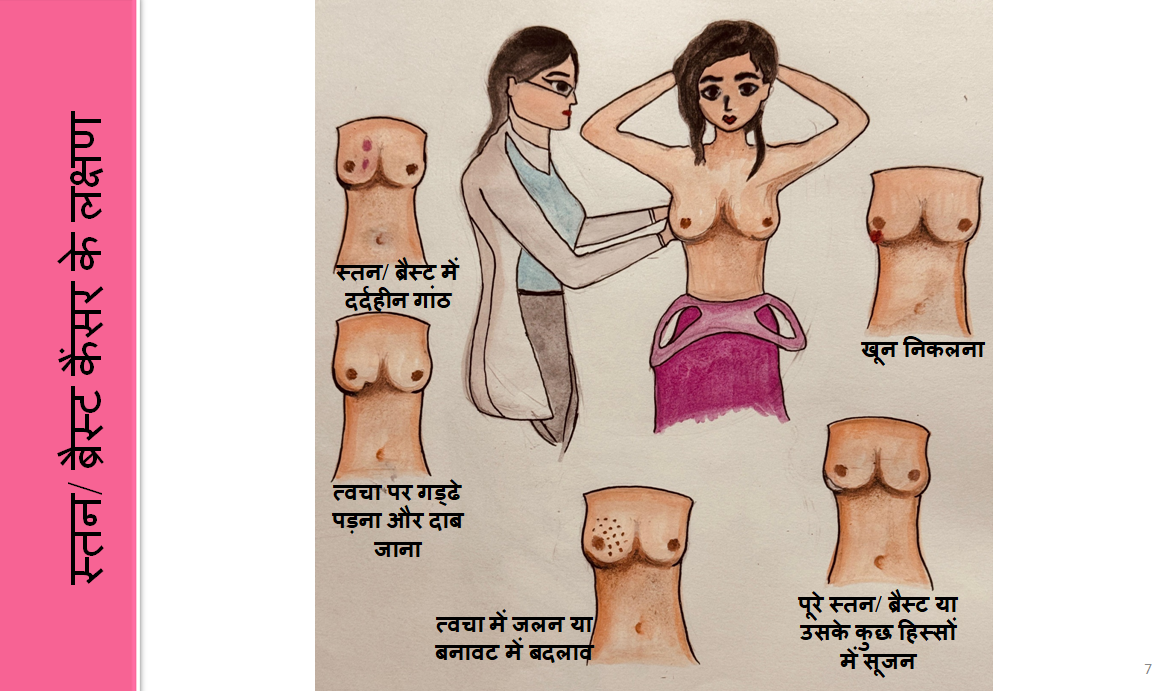
स्तन/ ब्रैस्ट कैंसर के सुरक्षात्मक कारक
स्तन/ ब्रैस्ट कैंसर के सुरक्षात्मक कारकों में निम्नलिखित शामिल हैं:
सभी के लिए
- शरीर द्वारा निर्मित एस्ट्रोजन के संपर्क में स्तन/ ब्रैस्ट के ऊतकों का कम आना। उदाहरण के लिए: प्रारंभिक गर्भावस्था, स्तनपान।
- पर्याप्त व्यायाम करना और स्वस्थ वजन बनाए रखना।
उच्च जोखिम वाले व्यक्ति के लिए
- निम्नलिखित में से कोई भी प्रक्रिया अपनाना:
कैंसर के खतरे को कम करने के लिए मास्टेक्टॉमी।
कैंसर के खतरे को कम करने के लिए ओफोरेक्टॉमी।
- डिम्बग्रंथि उच्छेदन
- निम्नलिखित में से कोई भी दवा लेना:
हिस्टेरेक्टॉमी के बाद केवल एस्ट्रोजन हार्मोन थेरेपी।
सेलेक्टिव एस्ट्रोजन रिसेप्टर मॉड्यूलेटर (एसईआरएम)।
एरोमाटेज़ अवरोधक।
स्क्रीनिंग और डायग्नोस्टिक टेस्ट
- स्वास्थ्य इतिहास
- स्तन/ ब्रैस्ट की स्व-परीक्षा
- क्लिनिकल स्तन/ ब्रैस्ट परीक्षा (सीबीई)
- मैमोग्राम
- अल्ट्रासाउंड परीक्षा
- एमआरआई (चुंबकीय अनुनाद इमेजिंग)
- बायोप्सी
एक्सिशनल बायोप्सी
आकस्मिक बायोप्सी /इंसिज़नल बायोप्सी
कोर बायोप्सी
फाइन-सुई एस्पिरेशन (एफएनए) बायोप्सी
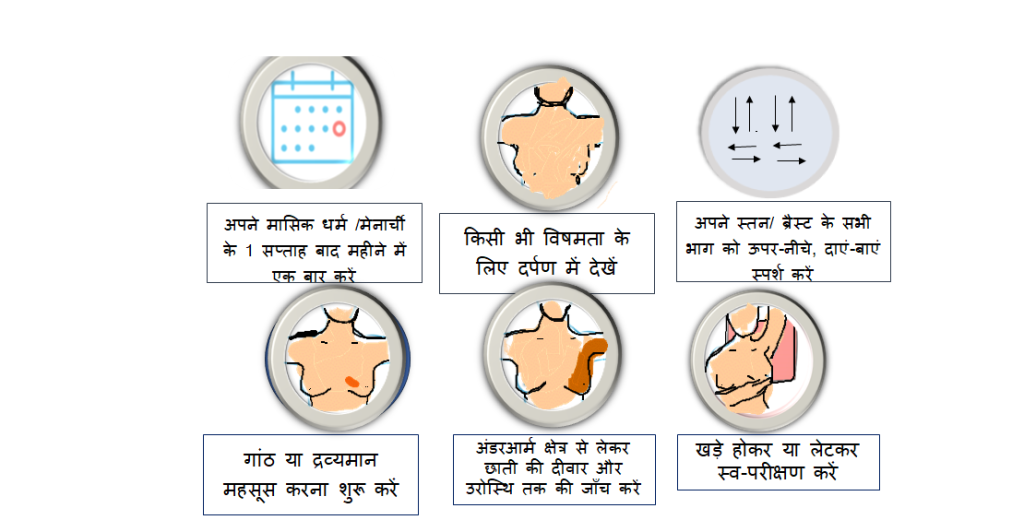
6 चरणों में स्तन/ ब्रैस्ट का स्वयं परीक्षण कैसे करें
स्टेजिंग प्रक्रिया में प्रयुक्त परीक्षण और प्रक्रियाएँ
- सेंटिनल लिम्फ नोड बायोप्सी
- छाती का एक्स – रे
- सीटी स्कैन (कंप्यूटेड टोमोग्राफी स्कैन)
- बोन स्कैन
- पीईटी स्कैन (पॉज़िट्रॉन एमिशन टोमोग्राफी स्कैन)
- एस्ट्रोजन और प्रोजेस्टेरोन रिसेप्टर परीक्षण
- मानव एपिडर्मल ग्रोथ फैक्टर टाइप 2 रिसेप्टर (HER2/neu) परीक्षण
- मल्टीजीन परीक्षण
उपचार के तौर-तरीके
- छह प्रकार के मानक उपचार का उपयोग किया जाता है:
- शल्य चिकित्सा/ सर्जरी
- कीमोथेरपी
- विकिरण चिकित्सा/ रेडिएशन थेरेपी
- हार्मोनल थेरेपी
- लक्षित चिकित्सा/ टर्गेटेड थेरेपी
- इम्मुनोथेरपी
पूर्वानुमान को प्रभावित वाला कारण वा` कारणों
- कैंसर की अवस्था
- स्तन/ ब्रैस्ट कैंसर का प्रकार
- ट्यूमर टिश्यू में एस्ट्रोजन रिसेप्टर और प्रोजेस्टेरोन रिसेप्टर का स्तर
- ट्यूमर टिश्यू में ह्यूमन एपिडर्मल ग्रोथ फैक्टर टाइप 2 रिसेप्टर (HER2/neu) का स्तर
- क्या ट्यूमर टिश्यू ट्रिपल नेगेटिव है
- ट्यूमर कितनी तेजी से बढ़ रहा है
- ट्यूमर दोबारा होने की कितनी संभावना है
- एक महिला की उम्र, स्वास्थ्य और रजोनिवृत्ति/ मीनोपॉज की स्थिति
- क्या कैंसर का अभी-अभी निदान हुआ है या यह दोबारा हो गया है
- आपका डॉक्टर आपकी स्थिति को समझने में आपकी सहायता करेगा

